Lésions tendineuses genou
Sommaire – Accès rapide
- Rupture du quadriceps
- Syndrome de la bandelette ilio-tibiale
- Syndrome fémoro-patellaire
- Maladie de Hoffa
- Tendinopathie patellaire : JUMPER’S KNEE
- Tendinopathies du poplité
- Tendinopathie de la patte d’oie
- Tendinopathie du quadriceps
- Tendinopathies du genou
- Lésion du droit fémoral
- « Le genou du brasseur »
Sports concernés
Basketball
Cyclisme
Football
Gymnastique
Haltérophilie & Musculation
Handball
Judo & Karaté
Natation
Rugby
Running
Rupture du quadriceps
Sports concernés : Haltérophilie
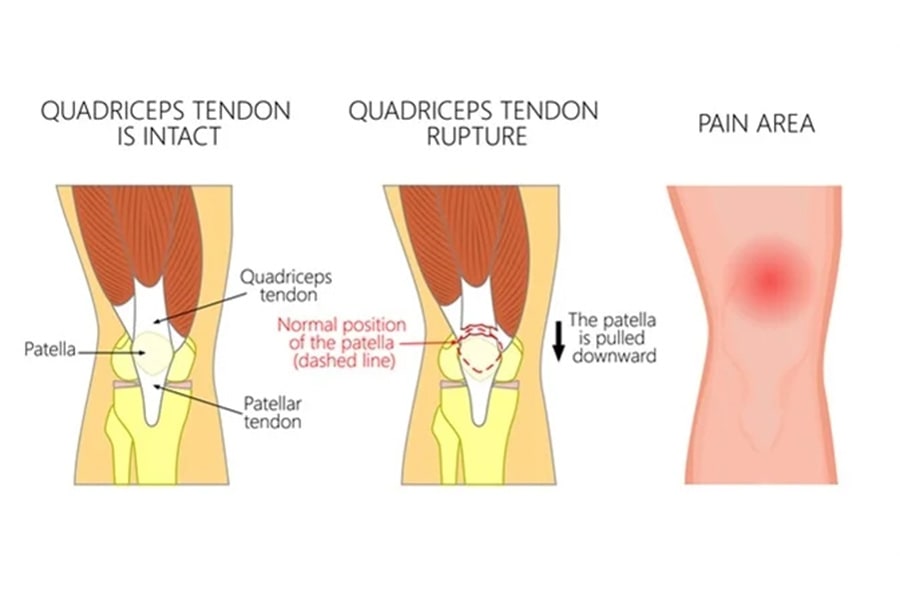
Au niveau du genou, on retrouve 2 principaux tendons : le tendon quadricipital et le tendon rotulien : le tendon quadricipital est situé sur la partie avant du genou entre le muscle du quadriceps et la rotule. Le tendon quadricipital se constitue de quelques centimètres seulement au-dessus de la rotule par les terminaisons des tendons du quadriceps. Sa rupture intéresse les 4 composants et se situe à environ 1 à 2 cm au-dessus du bord supérieur de la rotule. Le tendon rotulien, quant à lui, se situe également à l’avant du genou mais entre les muscles jambiers et la rotule. Le rôle principal du tendon rotulien est d’assurer la transmission des actions exercées par le quadriceps au tibia.
La rupture du tendon quadricipital est une affection rare parmi les lésions traumatiques du système extenseur du genou. Elle concerne le plus souvent le sujet sportif plus âgé après 40 ans. Plusieurs facteurs prédisposent à cette lésion tendineuse en particulier : l’état de fatigue générale avec absence de récupération musculaire et après des efforts soutenus ; le froid ou la déshydratation chez des patients corpulents sinon obèses, les pathologies préexistantes telles les maladies de système (la polyarthrite rhumatoïde, le diabète, le lupus érythémateux, l’hyperparathryroïdisme.
Le mécanisme est le plus souvent indirect par contraction brutale de l’appareil extenseur Cliniquement, l’interrogatoire permet d’orienter vers le diagnostic. Il se manifeste par une douleur vive et intense. L’impotence fonctionnelle peut être complète ou remplacée par une simple gêne à la marche. La palpation retrouve une dépression sus-rotulienne et perceptible à la palpation, alors que l’hémarthrose peut être absente. Il y a de toute façon un empâtement volumineux sus-rotulien, qui doit faire évoquer le diagnostic et rechercher le déficit d’extension. Devant ce tableau clinique, il faut penser à ce type de lésion. 40% des cas de rupture du tendon quadricipital sont initialement non diagnostiquées. Il faut demander une imagerie dès qu’on y pense afin d’affirmer ou d’éliminer cette pathologie au moindre doute.
Le bilan radiographique conventionnel est réalisé systématiquement en cas de doute et pour rechercher une rotule basse, basculée dans le plan sagittal, et aussi permet d’écarter le diagnostic de fracture de la patella. L’échographie suprapatellaire est un examen rapide et fiable qu’il faut penser à demander. Il peut objectiver une zone hypoéchogène traversant toute l’épaisseur du tendon, et un épaississement intra-tendineux. Elle se fait en légère flexion ce qui permet habituellement de faciliter le diagnostic en favorisant un discret élargissement de l’espace inter-fragmentaire, elle est plus performante que l’IRM au stade aigu et subaigu. L’IRM est un examen déterminant surtout dans les formes anciennes. Il est le plus performant, et montre une disparition des fibres tendineuses et la présence de remaniements oedémato-hémorragiques.
L’évolution en l’absence de traitement se fait vers la cicatrisation en rétraction, laissant persister une dépression et une tuméfaction contractile à la partie inférieure de la cuisse. Le traitement est essentiellement chirurgical. Sa précocité donne des meilleurs résultats dans les ruptures totales aiguës et doit être la règle. Les lésions négligées ou découvertes secondairement doivent aussi bénéficier d’une réparation chirurgicale.
- La chirurgie du tendon quadricipital consiste à effectuer une suture ou réinsertion du tendon. On procède par une voie d’abord antérieure médiane avec prolongement de 8 cm environ au-dessus du bord supérieur de la patella vers le haut, et jusqu’au bord inférieur de la patella vers le bas. Ensuite, une incision du fascia permet l’évacuation de l’épanchement. Il est recommandé de faire un prélèvement pour l’étude histologique à la recherche d’une pathologie favorisante. La réparation est obtenue par la remise en contact des bouts tendineux par une rangée de point en « U ». Cette suture peut être renforcée par une plastie soit de type passage du semi tendineux pour assurer la protection biologique de la suture, soit aussi par l’utilisation d’une bandelette de tendon rotulien et surtout fibreux retournée vers le haut.
- La chirurgie du tendon rotulien consiste à réinsérer le tendon à l’os, ou à suturer les extrémités du tendon rompu entre elles. Un cadrage au fil d’acier permet de protéger la suture. Comme pour le tendon quadricipital, une ouverture au niveau de l’avant du genou est nécessaire.
Une immobilisation en légère flexion est indispensable pendant 45 jours pour éviter au patient comme au kinésithérapeute de mettre en danger la suture. La reprise de l’appui est immédiate, sous couvert de béquilles. La rééducation est ainsi commencée dès les premiers jours. Une mobilisation passive précoce est préconisée dans un secteur de 0 à 60° de flexion, puis rééducation active à partir de la 5ème ou 6ème semaine, comprenant la récupération de la mobilité articulaire en flexion, le travail de l’extension active et la récupération de la trophicité et la force du quadriceps. Les séries de la littérature concluent à la fréquence des bons et très bons résultats fonctionnels après traitement chirurgical d’une rupture du tendon quadricipital associé à une immobilisation Une récidive de rupture peut se produire à cause de la fragilité de la cicatrice. C’est d’autant plus possible dans le cas d’une rupture du tendon quadricipital.
Syndrome de la bandelette ilio-tibiale
Sports concernés : Running
La bandelette ilio-tibiale correspond au tendon terminal du deltoïde fessier et de la réunion du grand fessier et du tenseur du fascia lata. Lors de la course virgule la bandelette balaye le condyle externe du fémur et à 30° de flexion les fibres postérieures sont en contact avec la saillie du condyle externe.
L’existence d’un genu varum favorise la survenue de l’ilio tibial friction syndrome.
La course en Côte ou en descente ou l’utilisation de chaussures usagées vont favoriser l’apparition de ce conflit.
Le coureur décrit une douleur progressive alors au niveau du compartiment externe du genou après un certain nombre de kilomètres sous forme d’une brûlure puis un arc douloureux au cours de la foulée. Cette douleur qui oblige à l’arrêt va disparaître en quelques heures.
L’examen clinique a pour objectif l’éliminer toutes les autres causes locales.
Le test de Renne, en appui monopodal reproduit la douleur à 30° de flexion.
Le test de Noble, en décubitus dorsal genoux fléchis à 90° reproduit la douleur lorsqu’on exerce une pression sur le compte de externe du genou à 30° d’extension.
L’imagerie élimine une cause locale.
Le traitement repose sur la physiothérapie et une infiltration de corticoïdes
La prévention repose sur la pratique régulière d’étirement du tenseur du fascia lata
Vous souhaitez prendre rendez-vous avec un chirurgien du sport ?
Syndrome fémoro-patellaire
Sports concernés : Running
Une chondropathie rotulienne résulte d’une exagération de la contrainte fémoro-patellaire et peut être directement lié à une anomalie constitutionnelle de la hanche du tibia ou du fémur.
Le syndrome fémoro patellaire (SFP) du coureur est d’apparition progressive est liée à la répétition des entraînements en particulier en terrain vallonné et va persister après l’effort. La douleur est antérieure, sous rotulienne mais parfois avec une douleur projetée au niveau du creux poplité.
Nos coureurs se plaint de douleur lors de positions assises prolongées (signe du cinéma), lors de la montée de la descente des escaliers, lors de l’accroupissement avec des craquements et des impressions de pseudo blocage ou de gonflement du genou.
L’examen clinique doit explorer l’ensemble de la statique du membre inférieur en recherchant des troubles de rotation du squelette et de l’orientation de la rotule, la mobilité transversale, une hyperlaxité ligamentaire.
La palpation recherche un épanchement intra articulaire, un signe du « rabot »
La percussion de la rotule se fait sous différents angles de même que les tests musculaires isométriques du quadriceps sous des ischios jambiers.
L’imagerie comporte des radiographies standards mais aussi genoux en extension, des clichés axiaux à 30° et 45°.
L’arthro-scanner retrouve des lésions chondrales, recherche une plica interne, mesure la distance TAGT (tubérosité tibiale antérieure-gorge de la trochlée) et apprécie la position de la rotule en flexion.
L arthroscopie est exceptionnellement utile en termes de diagnostic.
Le bilan clinique permet de distinguer selon la classification de Dejour, les syndromes rotuliens non arthrosiques du sujet jeune, les instabilités s’accompagnant de luxations ou les instabilités subjectives.
La rééducation est toujours débutée en premier avec une électrostimulation pour renforcer le quadriceps, un travail statique intermittent, des étirements du droit antérieur.
La prévention repose sur un renforcement des différents groupes musculaires les plus faibles en favorisant l’allongement des muscles rétractés ;
Maladie de Hoffa
Sports concernés : Running
La pathologie se manifeste par une douleur à la face antérieure du genou à type de brûlure d’installation rapide ou progressive au cours de l’effort.
Une sensation de crissement est perçue lors de la palpation du paquet graisseux latéraux tendineux.
La douleur est reproduite à l’examen clinique par la flexion l’extension forcée mais aussi par la contraction isométrique du quadriceps en flexion forcée sans signe intra articulaire.
La radiographie de profil peut retrouver des micro-calcifications dans le paquet graisseux de Hoffa. L’échographie peut montrer un aspect hyper échogène de la masse graisseuse.
Ce diagnostic ne sera retenu qu’après avoir éliminé un syndrome fémoro-patellaire, une tendinite rotulienne ou une bursite pré rotulienne.
Le traitement médical doit toujours être tenté en associant physiothérapie, glaçage, anti-inflammatoire. Le traitement chirurgical par arthroscopie permet l’exégèse complète de la graisse pathologique et les suites opératoires sont très simples avec une reprise quasi immédiate de l’entraînement.
Tendinopathies du poplité
Sports concernés : Running
Ce muscle triangulaire mono-articulaire elle rotateur interne du tibia sous le fémur et fléchisseur et il s’oppose au varus du genou.
La course en descente ou en sous-bois la déclencher une douleur du compartiment externe du genou.
La palpation dupliquer en arrière du tenseur du fascia lata en avant du tendon bicipital reproduit la douleur.
Le test du tabouret consiste à exercer des étirements sur le poplité qui réveille la douleur
Le traitement repose sur une approche de physiothérapie locale avec une contention.
Tendinopathie de la patte d’oie
Sports concernés : Running
La patte d’oie est la terminaison tendineuse a la partie supérieure et interne du tibia des tendons du couturier, du droit interne, du demi-tendineux. C’est endon sont séparés les uns des autres et du ligament latéral interne par des bourses séreuses.
La course peut entraîner une bursite, source de douleur à la face interne du genou.
Le diagnostic doit éliminer une lésion mini scale interne, une fracture de fatigue du plateau tibial interne ou une projection douloureuse rachidienne.
L’examen clinique retrouve la douleur par des tests isométriques et la palpation des tendons au niveau du plateau tibial interne.
Le traitement repose sur la physiothérapie, après avoir examiné la technique de course du coureur et notamment le positionnement de son pied et la déformation de ces chaussures afin de les corriger par un appareillage adéquat.
Tendinopathie du quadriceps
Sports concernés : Running
Cette pathologie extrêmement rare dans la course à pied concerne la portion la plus externe du tendon quadricipital dans le cadre d’une souffrance de l’appareil extenseur du genou.
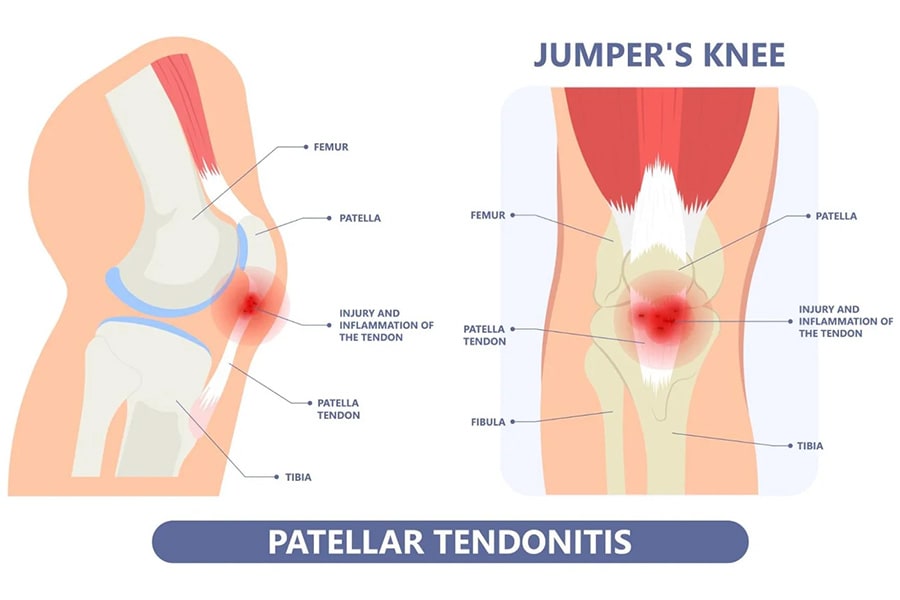
Tendinopathie patellaire : JUMPER’S KNEE
Sports concernés : Running ; Basket
Le tendon patellaire (TP) s’étend de l’apex de la patella à la tubérosité du tibia mesurant 43 mm en moyenne
Le Jumper’s knee est une enthésopathie proximale du tendon patellaire et c’est la plus fréquente des tendinopathies patellaires.
On distingue la tendinite d’insertion et la tendinite du corps du tendon.
Les tendinites d’insertion ce sont les plus fréquentes et l’insertion haute elle la plus fréquemment touchée.
Les tendinopathies patellaires sont favorisées par les réceptions de saut.
L’appareil extenseur du genou est soumis à d’énormes contraintes : 11 fois le poids du corps pour un saut de 1metre.
Les revêtements durs favorisent l’apparition de ces tendinopathies.
Le joueur se plaint de l’apparition progressive d’une douleur siégeant à la pointe de la rotule.
L’examen clinique recherche un trouble rotationnel du membre inférieur, une rétraction de l’appareil extenseur ou une modification de son trajet.
Localement il existe un point douloureux précis à la pointe de la rotule avec un épaississement de l’insertion tendineuse voire une crépitation à la palpation du corps du tendon pathologique.
L’examen clinique recherche des pathologies associées : maladie de Hoffa, syndrome fémoro patellaire.
L’imagerie comporte :
Les radiographies standards qui recherchent de séquelles d’ostéochondrose de croissance, recherchent des calcifications tendineuses.
L’échographie retrouve un épaississement hypoéchogène de la partie proximale du tendon, recherche des microruptures (image linéaire anéchogène), des calcifications, une hyperhémie en mode Doppler.
L’IRM est un examen à visée pré-opératoire. L’examen retrouve un épaississement proximal du tendon. Les anomalies de signal prédominent à la face postérieure du tendon (partie centrale), des foyers en hypersignal T2, hyposignal T1 localisés dans les couches profondes du tendon qui correspondent à de l’œdème et/ou des déchirures partielles, un ligament patellaire épaissi, hétérogène et hyperhémié, des nodules hypoéchogènes du versant profond du ligament patellaire.
Le traitement médical à repose sur le repos et les antis inflammatoires par voie générale. Des semelles orthopédiques peuvent être utiles.
À la reprise de l’entraînement une contention circulaire sous la pointe de la rotule ou une genouillère spécifique peuvent être utiles.
La prévention repose sur un chaussage adéquat avec des semelles spécifiques.
Tendinopathies du genou
Sports concernés : Cyclisme ; Handball ; Rugby ; Judo & Karaté ; Basket ; Gymnastique
Le genou est l’articulation la plus touchée. La fréquence des causes d’origine positionnelle et responsable à elle seule de près de 80% des douleurs tendineuses.
Le genou du cycliste travaille dans une amplitude qui va de 10-15 degré° de flexion (pédale en bas) à 110-115° de flexion (pédale en haut).
La rotation obligatoire du tibia et contrôler par les rotateurs externes (biceps crural et fascia lata) et par les rotateurs internes (couturier, droit interne, demi-tendineux, poplité).
- La tendinopathie des rotateurs et directement lié au fonctionnement de l’articulation sous astragalienne. Préventivement il faut s’assurer d’une bonne liberté du couple pied-chaussure, corriger une pédale faussée ou usée (source d’une exagération de la pronosupination sous astragalienne).
- Les tendinopathie de l’appareil extenseur (tendon rotulien) sont liées à l’intensité de la sollicitation : le pédalage « en danseuse » augmente de 30% la force transmise à chaque appui, les démarrages et les sprints, ou les parcours sur une chaussée très dégradée (pavés, nid de poule). L’utilisation d’un braquet trop grand entraîne un effort musculaire plus intense avec un rythme plus lent qui augmente la durée du travail du quadriceps. La position en « bec de selle » favorise la flexion des genoux et augmente la tension des extenseurs.
Lésion du droit fémoral
Sports concernés : Football ; Basket
Le muscle droit fémoral forme avec les trois autres chefs (le vaste latéral, le vaste intermédiaire et le vaste médial) le complexe quadricipital fémoral. Ce dernier constitue un puissant extenseur du genou.
Le muscle droit fémoral est un muscle polyarticulaire dans la mesure où il croise à la fois l’articulation de la hanche et celle du genou
Le plus souvent il s’agit d’un traumatisme indirect entrainant une contraction excentrique du muscle.
On retrouve deux grands types de lésions :
- Désinsertion myo-aponévrotique centrale
- Désinsertion myo-tendineuse proximale (tendon direct) ou distale
« Le genou du brasseur »
Sports concernés : Natation, Water Polo et Plongeon de Haut Vol
Le ciseau de brasse, plus évocateur sous l’anglicisme « Whip-Quick » (fouet), est un mouvement cyclique particulièrement anti physiologique. Il consiste à réaliser une flexion abduction de la cuisse, puis une flexion de jambe sur la cuisse avec un tibia et un pied en valgus-rotation externe, suivi d’une extension globale du membre inférieur le pied en flexion plantaire.
Ce geste entraîne un étirement des adducteurs, un étirement suivi d’une brusque compression du compartiment interne du genou avec potentiellement une sollicitation importante de l’aileron rotulien interne, du ligament latéral interne, du ménisque interne et des tendons de la patte d’oie (couturier, demi-tendineux, droit interne).
Le mouvement de valgus rotation entraîne la rotule vers l’extérieur et sollicite ainsi le cartilage du conduit interne ainsi que la facette interne rotulienne.
L’atteinte peut être bilatérale avec toujours une majoration sur le membre inférieur dominant.
Le tableau clinique est constitué d’une ou plusieurs de ces lésions : tendinite de la patte d’oie, des adducteurs, du ménisque interne, du ligament collatéral interne, ou syndrome rotulien.
Chez un jeune nageur présentant une pathologie variable d’un jour à l’autre il faudra rechercher une plica interne (récessus embryonnaires de la synoviale parfois pathologique)
Le traitement est le plus souvent médical par association d’antalgique et d’anti-inflammatoire et bien sûr de l’arrêt du sport.
Le traitement et surtout préventif par renforcement du quadriceps et en particulier du vaste interne, diminution de l’amplitude de ciseaux et réduction des séries
La chirurgie par arthroscopie peut être nécessaire en cas de plica ou de lésion méniscale
Prendre RDV avec le Dr Philippe Paillard, chirurgien des membres inférieurs
Le Docteur Philippe Paillard est chirurgien orthopédiste spécialiste de la chirurgie de la hanche, du genou, de la cheville et du pied.